Artrita psoriazică este o afecțiune inflamatorie articulară cronică asociată psoriazisului cutanat. Face parte din familia spondilartritelor, acestea fiind boli care împărtășesc caracteristici clinice comune precum artrita (inflamație articulară), entezita (inflamația tendonului la inserție), dactilita (inflamația unui deget în întregime), spondilita (inflamația coloanei vertebrale) sau manifestări extra-articulare (uveita, psoriazisul și boala inflamatorie intestinală). Sub umbrela termenului de spondilartrită intră pe lângă artrită psoriazică, spondilita anchilozantă, artrita reactivă și bolile inflamatorii intestinale.
Care sunt cauzele?
Până la 90% dintre pacienții cu artrită psoriazica prezintă psoriazis cutanat (sau unul dintre membrii familiei de gradul 1 este efectat de această boală). Cu toate acestea nu există paralelism între manifestările cutanate și articulare, acestea evoluând independent una față de cealaltă.
Cauzele bolii sunt multifactoriale, incomplet definite și înțelese până în momentul de față. Există un fond genetic predispozant la care se adaugă influența factorilor de mediu, infecțioși sau metabolici.
Factorii de risc pentru apariția artritei psoriazice
Gradul de afectare cutanată : apariția manifestărilor articulare este cu atât mai probabilă cu cât există o suprafață mai mare de corp afectată de psoriazis. Studiile arată că psoriazisul extins este mult mai frecvent la pacienții cu artrită psoriazică.
Zona afectată de psoriazis : pe lângă gradul de extensie la nivel cutanat este importantă și zona afectată. Artrita apare mai frecvent în asociație cu psoriazisul de la nivelul scalpului sau unghiilor.
Debutul psoriazisului la o vârstă tânără (mai devreme de 40 de ani) expune pacientul la risc pentru manifestări musculoscheletale.
Factori metabolici : obezitatea este un factor de risc important pentru apariția artritei psoriazice din motive incomplet înțelese, probabil legate de un status inflamator generalizat ca urmare a excesului de țesut adipos. Altă ipoteză este supraîncărcarea mecanică a articulațiilor care la fel ca și în cazul artrozei duce la degenerarea cartilajului.
Factori de mediu (trauma stress, infecție) sunt corelați în studii cu debutul afecțiunilor cronice inflamatorii articulare.
Ce simptome prezintă?
Manifestări periferice (articulații și tendoane)
Simptomele articulare tipice ale artritei psoriazice apar de obicei insidios. Inițial, doar un număr mic de articulații sunt afectate și abia în etapele ulterioare ale bolii inflamația ajunge la mai multe articulații.
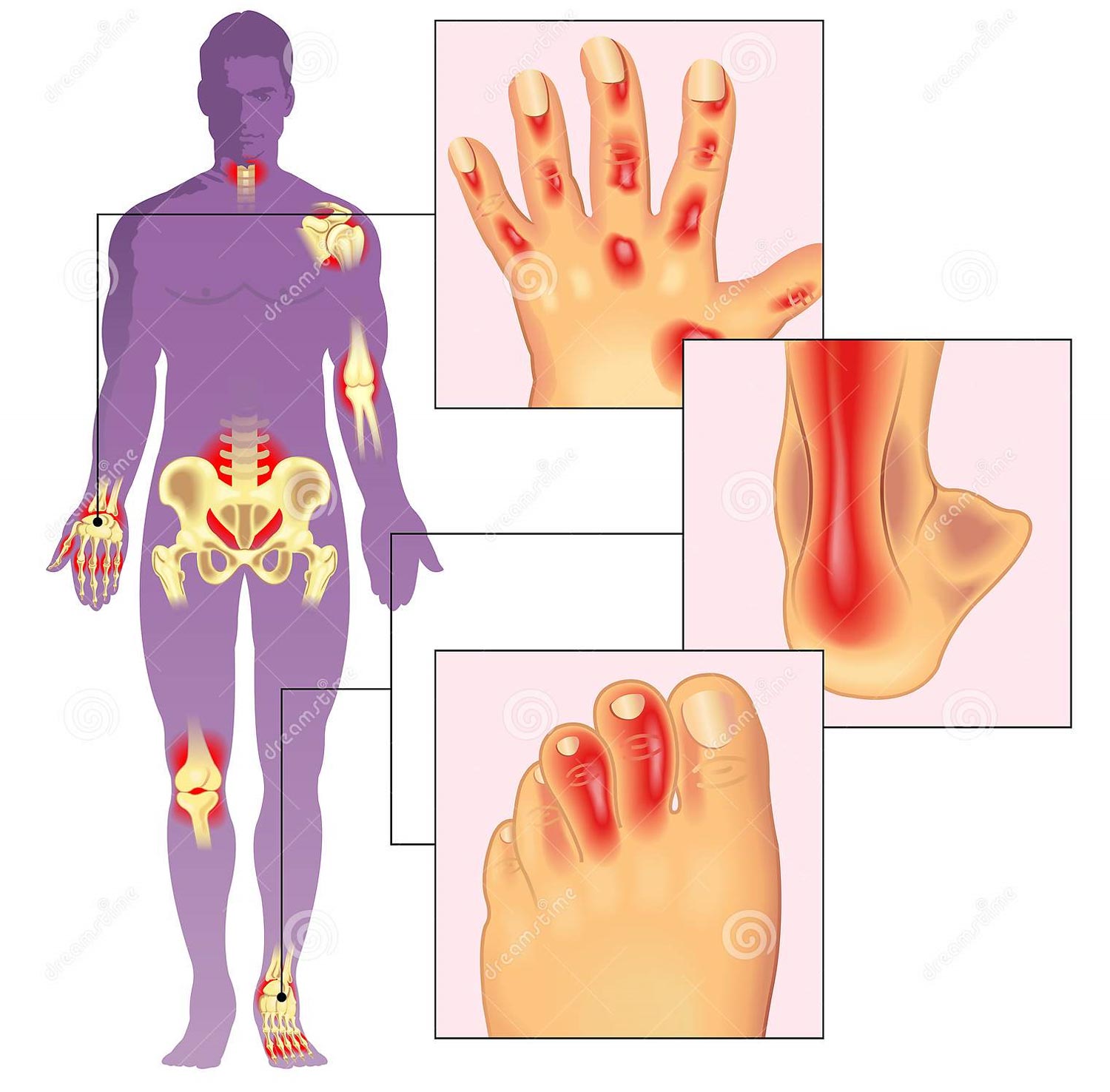
Artrita reprezintă inflamatia membranei sinoviale tradusă clinic prin durere și limitare funcțională. Pot fi afectate toate articulațiile sinoviale inclusiv interfalangienele distale.
Artrita psoriazică este reputată ca fiind extrem de heterogenă în manifestări. Pacienții pot avea manifestări extrem de diferite de la afectarea câtorva articulații la forme severe mutilante sau afectare exclusiv axială. Din aceste prezentări clinice variate derivă de multe ori și dificultățile de diagnostic. Oligoartrita psoriazică reprezintă afectarea a mai puțin de cinci articulații ale membrelor superioare și inferioare frecvent asimetric, adică ambele părți ale corpului nu sunt afectate uniform (spre deosebire de afectarea simetrică a articulațiilor observată în artrită reumatoidă). Poliartrită reprezintă afectarea a mai mult de cinci articulații. Există o formă de afectare exclusiv la nivelul articulațiilor interfalangiene distale și o formă foarte agresivă mai puțin întâlnită, artrita mutilantă.
Enteza reprezintă uniunea dintre tendon și os fiind una dintre structurile cel mai frecvent afectate în cadrul tuturor spondilartritelor. Apare predominant la nivelul membrele inferioare: inserția tendonului Ahile pe calcaneu, inserția tendonului cvadricipital pe polul superior al rotulei sau tendonului patelar pe tuberozitatea tibială. Există forme de artrită psoriazică pur entezopatice adică fără inflamație articulară, forme care răspund destul de greu la tratament.
Dactilita reprezintă tumefierea unui deget în întregime, fiind rezultatul combinației între artrită, tenosinovita și inflamația țesuturilor moi învecinate. Apare predominant la nivelul membrelor inferioare. Este foarte important de consemnat prezența dactilitei, pentru că reprezintă un criteriu diagnostic și un factor de risc pentru o evoluție mai proastă.
Manifestări axiale (coloana vertebrală)
Durerea lombară de tip inflamator este caracterizată prin exacerbarea durerii în momente de repaus sau nocturn și ameliorare cu efectuarea activității fizice/sportului. Pe lângă trezirea în a doua parte a nopții din cauza durerii, altă caracteristică tipică a lombalgiei de tip inflamator este reprezentată de rigiditatea matinală (înțepenire) care durează peste 30 de minute, deseori câteva ore. Simptomele apar progresiv, insidios, durerea fiind de multe ori etichetată ca având o cauza mecanică sau degenerativă. Inflamația cronică la nivelul coloanei poate conduce la osificarea ligamentelor și inserțiilor tendinoase acest lucru traducându-se implicit printr-o lipsă de mobilitate severă. Anchiloza nu reprezintă o evoluție obligatorie, fiecare pacient fiind diferit. Există cazuri la care anchiloza se limitează doar la nivelul sacroiliacelor, altele în care cuprinde întreagă coloana vertebrală. Spre deosebire de Spondilita anchilozantă afectarea coloanei vertebrale din artrită psoriazica poate fi asimetrică. Radiografia arată deseori o sacroileita unilaterală sau sindesmofite grosolane care afectează anumite spații intervertebrale, în vreme ce altele sunt cruțate.
Au fost definiți factori de prognostic prost, care semnalează posibilitatea dezvoltării unei anchiloze mai rapide sau mai severe. Ei sunt reprezentați de debutul bolii la o vârstă tânăra, prezența sindromului inflamator (PCR- proteină C reactivă crescută), prezența coxitei (inflamația articulațiilor coxofemurale), lipsa de răspuns la tratamentul antiinflamator, limitarea severă a mobilității coloanei lombare, prezența oligo-artritei asociate sau dactilitei (deget inflamat).
Manifestări „invizibile”
Pacienții cu Artrită psoriazică prezintă deseori oboseală marcată care contribuie la degradarea importantă a calității de viață. Aceste manifestări sunt efectul inflamației sistemice severe și trec neobservate de cele mai multe ori neputând fi cuantificate prin probe de laborator sau imagistice.
Cum se realizează diagnosticul?
Diagnosticul pornește de la identificarea artritei asociată istoricului de psoriazis personal sau familial. Testele de laborator permit decelarea inflamației sistemice manifestată prin creșterea VSH-ului sau proteinei C reactive. Sindromul inflamator persistent se asociază cu forme mai agresive de boală. Tot prin examene de laborator se exclud alte cauze de artrită, principalul diagnostic diferențial fiind artrită reumatoidă.
Probele imagistice joacă un rol cu atât mai important cu cât artrita psoriazică nu dispune de un anticorp specific care să poată facilita diagnosticul. Examenul radiografic al articulațiilor afectate este extrem de important pentru că indică gradul de agresivitate al bolii. Vizualizarea de leziuni osteoproliferative pe radiografia simplă sugerează o formă de artrită cu potențial distructiv mare, care netratată corespunzător va duce la limitare severă a funcției articulare.
Ecografia musculoscheletala este extrem de utilă în procesul diagnostic și pentru urmărirea răspunsului la tratament. Poate decela artrită, tenosinovita, entezita și dactilită la nivelul articulațiilor și zonelor periferice.
Rezonanța magnetică nucleară este utilă pentru evaluarea procesului inflamator la nivelul articulațiilor profunde precum articulațiile sacroiliace sau de la nivelul coloanei vertebrale. Se poate folosi și pentru evaluarea articulațiilor periferice și pentru determinarea gradului de inflamație sau distrugere articulară.
Ce tratament există?
Tratamentul are drept obiectiv oprirea evoluției bolii articulare astfel încât să nu apară distrugerea articulară ireversibilă. Acest lucru se obține adaptant în permanență tratamentul medicamentos vizând remsiunea clinică adică lipsa oricărui semn sau simptom de boală. În cazurile evoluate este acceptabilă și o activitate minimă a bolii, fiind cunoscut că răspunsul la tratament este mai slab cu cât inflamația este mai veche.
Tratamentul medicamentos este similar cu al altor artropatii cu potențial distructiv. Metotrexatul reprezintă un medicamnt remisiv sintetic al cărui efect extraordinar de oprire nu doar a inflamației ci și a distrugerii articulare, a schimbat complet evoluția bolilor în reumatologia modernă. Efectele adverse pot fi depistate și contracarate cu o urmărire atentă și continuă din partea reumatologului curant.
În cazurile în care tratamentul remisiv sintetic eșuează se recurge la terapiile biologice. Aceste medicamente sunt administrate prin perfuzie intravenoasă sau prin injecție subcutanată și sunt de obicei prescrise pacienților cu forme severe de boală care nu au răspuns sau au răspuns inadecvat la tratamentul remisiv sintetic. Medicamentele biologice acționează prin blocarea interacțiunii dintre anumite celule ale sistemului imunitar blocând procesului inflamator care este responsabil pentru semnele și simptomele psoriazisului și artritei psoriazice. Deși vizează doar anumite părți ale sistemului imunitar, medicamentele biologice pot crește vulnerabilitatea organismului la infecții. Pacienții care urmează un tratament biologic, trebuie monitorizați în mod regulat de un reumatolog cu experiență în utilizarea acestor medicamente. Înaintea inițierii terapiei biologice este obligatorie evaluarea pacientului pentru infecția tuberculoasă și pentru hepatitele cu virus hepatitic B și C și infecția HIV. Există 8 medicamente biologice aprobate la nivel mondial pentru tratamentul artritei psoriazice severe (etanercept, adalimumab, infliximab, certolizumab pegol, golimumab, ustekinumab, secukinumab, ixekizumab).